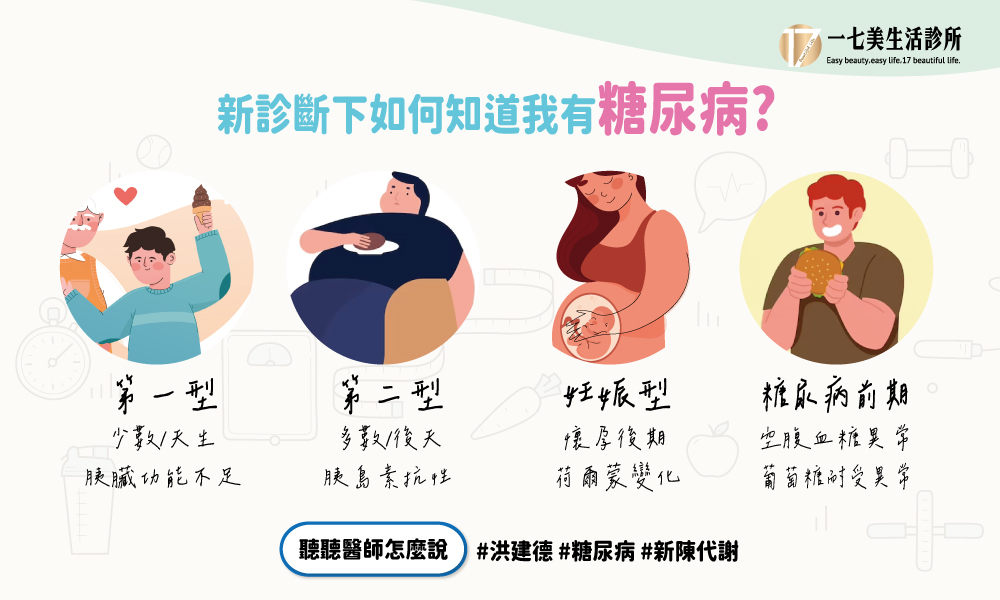
唯一能告訴您的是醫師,或者說新陳代謝科醫師,因為術業有專攻,每天只看糖尿病的,又接受訊息也以糖尿病為中心,所以診斷與治療比較跟得上近年的進步。
過去一些宣導太過強調三多症狀,洪醫師早期在台北市士林與北投的研究即發現,新發生的病例有典型三多的不到2成,在臨床上門診治療中的病人,如果血糖像降到治療目標『糖化血紅素(A1C) 7.0%以內』,也一樣少有三多症狀,所以早在1970年代,美國的魏斯特教授就在他寫的糖尿病書中指出,所以診斷應該是交給實驗試驗血,醫師判讀,血漿糖是醫檢師在靜脈抽血置入於裝有抗凝劑試管,離心後以酵素法檢驗含有多少葡萄糖,是最近20年來很特異性的方法。
過去A1C則因受血球及系統疾病等影響,不能當作診斷工具,但是由於全球糖尿病的流行率上升,使得接近糖尿的病人越來越多,每一年的發生率也也上升趨勢,空腹血漿糖抽了一次,得到黃燈的機會很大,還要再抽五次的75克口服葡萄糖耐受性試驗(Oral Glucose Tolerance Test,OGTT),勞民傷財。所以2010年已經修改為第一診斷工具是A1C,個人依照文獻與臨床經驗,近10年來對於持續追蹤的糖尿病候選人,以A1C大於等於6.5%為糖尿病,以免病人受75克口服葡萄糖耐受性試驗之苦;對臨床病人診斷或流行病學研究都有很大助益,簡單的定義減少因流程而流失個案。
空腹定義為:早上檢查前至少8小時未進食物和除開水以外的飲料。也可確定診斷糖尿病。1997年美國糖尿病學會專家委員會發布糖尿病診斷增加本項,從140 mg/dl降到126mg/dl,當年目的也是避免再抽五次的75克口服葡萄糖耐受性試驗,對臨床病人診斷或流行病學研究都有很大助益,簡單的定義減少因流程兩次而流失個案。空腹血漿糖檢查是優先的診斷試驗,因為便宜快速,而且若隨機血漿糖濃度≧200mg/dl且同時併有糖尿病相關症狀,可確定診斷糖尿病。
(3)未懷孕成人檢查75克口服葡萄糖耐受性試驗(Oral Glucose Tolerance Test,OGTT)
第2小時血漿糖濃度≧200mg/dl,則確定有糖尿病。正常仍定義為:正常血糖值定義為空腹血漿糖濃度 ( fasting plasma glucose, FPG) 70 – 100mg/dl。口服葡萄糖耐受性試驗(oral glucose test, OGTT)第2小時血漿糖濃度< 140mg/dl。
洪醫師建議:「對已有糖尿病和妊娠的觀察性研究表明:妊娠早期 A1C <6–6.5%,不良胎兒結果發生率最低。」
葡萄糖代謝正常的人,懷孕時的特點是空腹血糖低於非懷孕狀態,這是由於胎兒和胎盤對母體葡萄糖攝取,無關母體胰島素;另一方面,母體有輕度餐後高血糖和葡萄糖不耐現象,由於胎盤激素分泌導致。
(註)八大國際學會共識透過連續葡萄糖監測,以目標範圍內時間(Time In Range,TIR)為指標,評估糖尿病管理表現。
(註)TIR(Time In Range,TIR)代表糖友葡萄糖濃度維持在標準範圍時間的百分比,數值越高代表患者葡萄糖控制越穩定。
(註)A1C(糖化血色素(Glycated Hemoglobin,簡稱HbA1c 或A1C),由新陳代謝醫師做專業評估與做個別化考量。